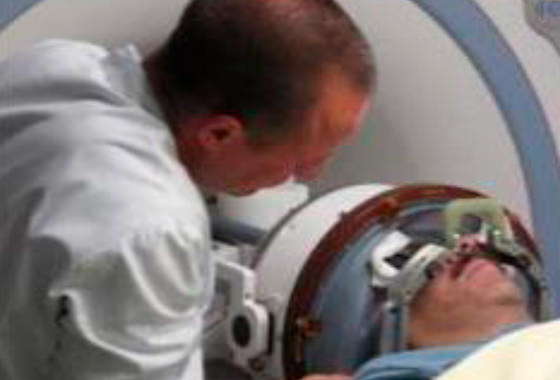
Постгеномная диагностика
Постгеномная диагностика
Клеточная терапия
Клеточная терапия
Постгеномная протеом-основанная терапия
Постгеномная протеом-основанная терапия
Информация для пациентов
- В чем уникальность наших клеточных технологий?
- Что такое регенеративная медицина?
- Что такое стволовые клетки, и какие болезни они могут лечить?
- Какие стволовые клетки бывают, и чем они различаются друг от друга?
- Могут ли стволовые клетки помочь при повреждениях и заболеваниях нервной ткани головного и спинного мозга?
- Какая у вас доказанная эффективность терапии стволовыми клетками?
- Какие осложнения бывают от введения стволовых клеток, и может ли развиться опухоль от их введения?
- Каким образом и зачем собираются стволовые клетки?
- Можно ли стать донором стволовых клеток?
- Занимаетесь ли вы тканевой инженерией мозга?
- Отзыв на проект «Протеом-основанная персонифицированная противоопухолевая клеточная терапия»
-
В чем уникальность наших клеточных технологий?
Говорят, что если нужно идти оперироваться к хирургу, то нужно идти туда, где операции «стоят на потоке» и для хирурга эта «операция просто обычная рутина». Личный опыт врачей нашего стационара в области применения стволовых клеток составляет более 10 000 пациентов или более 15 000 введений клеточного препарата человеку, поэтому мы знаем все, что может произойти с пациентом при клеточной терапии.
Поэтому, на текущий момент мы самая продвинутая, опытная и надежная команда в области клеточных технологий. Наши клеточные технологии практически прошли все этапы доработки, «отладки» и усовершенствования, и на сегодняшний день это самые надежные и эффективные технологии регенеративной медицины в мире. В основе нашего клеточного продукта лежат гемопоэтические стволовые клетки и клетки-предшественники, имеющие особые молекулярно-биологические характеристики.
Они могут быть активированы аутологичными экзосомами (микровезикулярные пузырьки размером 30-40 нм), которые мы получаем из тромбоцитов самого пациента по авторской технологии. Активация гемапоэтических предшественников самого больного или здорового донора с использованием экзосом стала нашим новым трендом, и эффективность регенераторного потенциала клеточного препарата увеличилась на 15%. Другим уникальным направлением нашей деятельности стали молекулярнонацеленные (таргетные) биомедицинские клеточные продукты (БМКП). Мы создали целый ряд уникальных БМКП: БМКП «ОнкоКомб» ТМ, БМКП «ГемаКомб» ТМ, БМКП «НейроКомб»ТМ. Таргетные клеточные препараты воздействуют на акцепторные белки путей сигнальной трансдукции, пострадавшие в результате заболеваний.
-
Что такое регенеративная медицина?
Согласно определению, приведенному в свободной энциклопедии Википедии «Регенеративная медицина» это современная область мирового здравоохранения, направленная на восстановление и реставрацию структуры и функции пораженной болезнью или повреждённой (травмированной) ткани с помощью активации эндогенных стволовых клеток (СК) или с помощью трансплантации СК и клеток-предшественников (КП). Очевидно, что это определение не вполне раскрывает клиническое и научное содержание термина «регенеративная медицина», так как оно представляется очень скудным и не вполне продуманным. В нем регенеративная медицина является отраслью медицины, которая занимается только клеточной терапией.
Правильнее бы было под регенеративной медициной понимать реставрацию, реконструкцию или создание de novo живой, функционирующей ткани для «починки» или замены ткани, либо органа, поврежденного или потерявшего дееспособность в процессе старения, в результате заболевания или повреждения. Регенеративная медицина базируется на использовании молекулярных и клеточных механизмов восстановления структур и функций организма, и является фундаментальной основой медицины будущего, способной не только полностью заменить трансплантацию донорских органов и тканей, но и избавить человечество от многих заболеваний. Спектр интересов регенеративной медицины достаточно обширный: от восстановления и замены костной и хрящевой тканей при травмах и переломах, кожи при ожогах, до создания новых кровеносных сосудов, вплоть до сложных органов – печени, почек, легких, сердца и мозга с целью восстановления или поддержания нормальной жизнедеятельности.
Регенеративная медицина стремится решить ряд фундаментальных направлений мирового здравоохранения:
- разрабатывать клинически значимые протоколы (GMP/GCP) для применения клеточной терапии и тканевой инженерии, включая изоляцию клеток, экспансию и криоконсервацию (биобанки);
- разрабатывать технологии клеточной терапии (трансплантации клеток) и тканевой инженерии для регенерации пострадавших органов;
- развивать микроклеточную инженерию для регенерации органов;
- развивать клеточную и белковую инженерию аутогенных материалов замены и биодеградируемых матриксов;
- моделировать заболевания на основе технологий тканевой инженерии;
- создавать искусственные органы и ткани для трансплантации.
Регенеративная медицина представляет собой инновационное направление мирового здравоохранения, формирующее комплексную систему научно-исследовательских, практических и социальных (биоэтических) мероприятий, тесно взаимосвязанных и взаимодействующих друг с другом. В исследовательской и прикладной областях современной науки приоритетными задачами регенеративной медицины являются создание новых медицинских устройств и искусственных органов (бионика), тканевая инженерия, клеточная терапия, разработка новых биоматериалов и развитие трансляционной медицины для быстрейшего внедрения прогрессивных регенеративных технологий в клиническую практику.
На наш взгляд, более обоснованно с позиций современной медицинской науки и существующих отраслевых рамок практического здравоохранения утверждать, что регенеративная медицина представляет собой клиническую междисциплинарную инновационную высокотехнологичную область современного здравоохранения, основанную на генерации и аккумулировании специальных знаний о путях и механизмах восстановления (регенерации) и (или) замены (трансплантации) поврежденных органов, тканей и клеток, применении реставрационных терапевтических стратегий их реконструкции и восстановления, а также применения диагностических и лечебных биотехнологических платформ тканевой биостимуляции, клеточной терапии, молекулярной, пептидной и тканевой инженерии, трансплантации донорских и искусственных органов с использованием инновационных критических технологий для проведения биореконструкции и репарации поврежденных органов и тканей человека и животных, полученных в результате травм, приобретенных или наследуемых заболеваний (Брюховецкий А.С.,2017).
Предметом регенерационной медицины является персонифицированная или дифференцированная и специализированная по типу тканей внутритканевая по-клеточная реставрация и пошаговое восстановление или замена морфологической и биоинформационной структуры пострадавшего органа человека или животного с использованием инновационных биотехнологий управляемой регенерации тканей: клеточной трансплантации, тканевой инженерии, пептидной и молекулярной биоинженерии, способов органной трансплантации и целенаправленного ангиогенеза и микрохирургической реконструкции и т.д.
Клиническим содержанием регенеративной медицины является диагностика и комплексное лечение пациентов с травмами и различными заболеваниями конвенциональными и трансплантационными методами лечения и специализированными клеточными продуктами, вакцинами и системами с заданными свойствами. Содержанием клинической дисциплины регенеративной медицины является также применение хирургических технологий замены или реконструкции части или замены пострадавших органов или тканей на донорские органы, их искусственные тканево-инженерные, биоинженерные аналоги и биопротезы, а также использование способов экстра- или интракорпоральной молекулярной биосборки или биодеструкции участков ткани патологических органов.
Объектом регенеративной медицины является ткань поврежденного или заболевшего органа человека или животного.
Инструментом регенеративной медицины являются традиционные трансплантационные, инновационные клеточные, биомолекулярные, геномные и постгеномные (протеомные, транскриптомные, метаболомные, секретомные, РНомные и др.) биотехнологии, а также микро- и нанотехнологии для биоинженерного восстановления аналогов морфологической структуры пострадавшей ткани.
-
Что такое стволовые клетки, и какие болезни они могут лечить?
Понятие «стволовые клетки» (СК) в общественном сознании это уже собирательный образ «чуда» и «негатива» одновременно. Одна часть населения мира, во главе с частью ведущих мировых ученых и Нобелевских лауреатов, связывает с ними возможность значительного увеличения продолжительности и качества жизни населения на Земле, возможность омоложения, борьбы со старостью и замены органов и тканей, излечения от целого ряда хронических болезней цивилизации (сахарный диабет, рак и другие злокачественные опухоли, болезнь Альцгеймера, болезнь Паркинсона, последствия травм спинного мозга, артрозы и артриты, наследственные болезни и т.д.). Другие люди, также наряду с известными академическими учеными, вменяют СК и целому ряду ученых, которые ими занимаются, все смертные грехи, связанные с возникновением онкологических болезней, называют «теорией заговора» и считают СК основной причиной «глобального обмана» всего населения планеты. Очевидно, что это самое удивительное открытие ХХ века. Хотя на самом деле СК это всего лишь несколько различных популяций наименее специализированных низкодифференцированных клеток, которые являются источником возобновления для всех типов тканей. Эти клетки неравномерно распределены по организму и присутствуют во всех органах в очень небольшом количестве: от 0,1 до 3% в каждом органе (по данным различных авторов).
Их отличительные свойства следующие:
- Образуют самоподдерживающуюся популяцию;
- Редко делятся;
- Устойчивы к действию повреждающих факторов внешней и внутренней среды;
- Воспроизводят многочисленные клетки-потомки нескольких видов (линий) специализации.
СК расходуются организмом постепенно, под влиянием накопления возрастных изменений в нишах стволовых клеток, прекращают эффективно поддерживать свое количество, их численность резко сокращается. В некоторых тканях, например, строме костного мозга, количество стволовых клеток сокращается катастрофически — в сотни и тысячи раз. Возрастные изменения кожи, эндокринных, половых желез, мышечной, иммунной системы связаны с исчерпанием пула региональных стволовых клеток.
Крайне сложное и полярное отношение населения Земли к СК связано с их трагичной историей открытия и легализации в мировой медицине. С момента открытия гемопоэтической СК (ГСК) русским исследователем Александром Александровичем Максимовым, эмигрировавшим в США, прошло более ста лет. Однако тогда роль открытия ГСК не была оценена по достоинству и признавалась только роль ГСК как клетки, лежащей в основе кроветворения и не более того. Второе рождение СК получили в конце ХХ века, когда были обнаружены их уникальные свойства для регенерации и репарации органов и тканей. Именно тогда «научный бум» первооткрывательства в изучении СК и «золотая лихорадка» у ученых и врачей в их клиническом использовании в лечении целого ряда заболеваний привели к трагедии. Для лечения человека были использованы эмбриональные СК, которые вызвали развитие опухолей (тератом) у пациентов, и почти на 20 лет был наложен мораторий на их клиническое использование и государственное финансирование в США и Европе. Лишь после 2008 г. после указа американского президента Барака Обамы началась эра СК. Сегодня СК – магистральный тренд в развитии современных биотехнологий и новая клиническая реальность мировой медицины. Трансплантация СК коренным образом изменила базовые терапевтические подходы к лечению сосудистых и нейродегенеративных заболеваний, модифицировала основные протоколы лечения травм центральной нервной системы и терапии ряда фатальных онкогематологических заболеваний. Она стала новой теоретической и методологической платформой для создания новаторских биомедицинских технологий в современной медицине.
Надежды, которые возлагали ученые и пионеры регенеративной медицины на эту науку в конце прошлого века, на фантастический научный прорыв и возможность выращивания искусственных органов и тканей из СК человека в пробирке, пока не оправдались.
Действительно, удалось создать биореакторы, в которых на основе СК и биополимерных матриксов и каркасов были «выращены» эквиваленты искусственной кожи, искусственной трахеи, печени и мочевого пузыря, но эти биоинженерные конструкции еще очень далеки от совершенства. Однако СК нашли большое применение в лечении малокурабельных неврологических заболеваний (болезни Паркинсона, болезни Хаттингтона, сосудистом слабоумии, лечении последствий инсультов и травм головного и спинного мозга), в лечении кардиологических больных (лечение миокардиодистрофии, лечение последствий инфаркта миокарда) и больных с заболеваниями опорно-двигательного аппарата. ГСК в лечение гемабластозов и лимфопролиферативных расстройств являются «золотым стандартом» терапии, так как благодаря этим СК рак крови у детей стал вылечиваться в 95% случаев.
-
Какие стволовые клетки бывают, и чем они различаются друг от друга?
Все СК обладают двумя ключевыми свойствами – способностью самообновляться и мультипотентностью (разносторонним потенциалом). Первое предполагает, что после деления остается как минимум одна клетка, полностью идентичная материнской, которая полностью сохранила свойства СК. Если при симметричном делении таких клеток образуется две, в отличие от асимметричного деления, когда одна клетка сохраняет свойства СК, а вторая получает программу развития и начинает дифференцироваться. Под мультипотентностью СК понимают способность порождать клетки различных видов. По принципу потентности СК дифференцируют на три группы – тотипотентные, плюрипотентные и унипотентные (Tang et al., 2013).
Тотипотентные СК способны дифференцироваться в клетки всех типов, и дать начало полноценному организму. Основной источник этих СК – оплодотворённая яйцеклетка, или зигота. СК, образованные при первых циклах деления зиготы, также являются тотипотентными и обладают теломеразной активностью. Плюрипотентные СК – это прямые потомки тотипотентных СК, они способны дифференцироваться практически во все типы клеток организма млекопитающих и человека, и дают начало зародышевым листкам организма человека (эктодерме, мезодерме и эндодерме). СК этих образований также способны дифференцироваться в клетки различных типов, но только в пределах своего зародышевого листка (Huang Н. et al., 2010).
Унипотентные СК или клетки-предшественницы обладают минимальным дифференцировочным потенциалом и способны к многократному самовоспроизведению, что делает их долговременным источником клеток одного конкретного типа. В практической медицине, в соответствии с источником получения, СК принято классифицировать на эмбриональные, фетальные и постнатальные, или СК взрослого организма.
Можно выделить основные типы стволовых клеток, подходящие для клеточной терапии неврологических расстройств. На протяжении последних нескольких десятилетий, для лечения тяжелых форм неврологических поражений было тестировано или уже применено все большее количество стволовых клеток. Среди первых видов можно назвать эмбриональные стволовые клетки человека (hESCs), гемопоэтические СК, мезенхимные СК, клетки фетального мозга, клетки, происходящие из крови пуповины, или невральные СК, происходящие из индуцированных полипотентных СК (iPSCs).
Эмбриональные стволовые клетки (ЭСК) – плюрипотентные СК, образуют внутреннюю клеточную массу на ранней стадии развития эмбриона. Помимо большого дифференцировочного потенциала важнейшей особенностью является отсутствие экспрессии антигенов HLA, что позволяет избежать отторжения в иммунокомпетентном организме реципиента. Однако при получении ЭСК необходимо разрушать эмбрионы, что влечет ряд серьезных этических и религиозных ограничений, и юридических проблем. Возможным решением проблемы получения нужного количества плюрипотентных СК являются технологии репрограммирования соматических клеток, основанные на трансфере ядра соматической клетки в цитоплазму ооцита. Однако на вопрос о клинических перспективах такого типа клеточных систем пока нет ясного ответа. Данный тип клеток (hESCs) обладает возможностями дифференциации в любой тип клеток организма (полипотентностью). С тех пор, как первая линия клеток hESCs была установлена в 1998 году, эмбриональные СК человека получили широкое применение в качестве безграничного источника клеток для исследований в области эволюционной биологии, разработок лекарств, трансплантации, и регенеративной медицины. Прежде, чем их потенциал для клеточной заместительной терапии может быть целиком реализован, клетки данного типа нуждаются в дифференциации в более специализированные виды клеток-потомков, и требуют значительного изучения их безопасности и эффективности, чтобы можно было преодолеть свойственные им барьеры, такие, как генетическая устойчивость, опасность формирования тератомы, и функциональная интеграция.
Фетальные СК – как следует из названия, источником их получения является плодный материал, получаемый при аборте на сроке гестации 9-12 недель. Помимо этических сложностей, использование этого материала сопряжено с опасностью инфицирования пациента (Stupp et al., 2013). В России применение ЭСК и фетальных СК запрещено законодательно с 2003 года.
Постнатальные СК – основной материал регенеративной медицины. Возможности их получения непосредственно от пациента позволяет избежать полемики по этическим и правовым вопросам, а использование аутогенного материала позволяет избежать проблем иммунного отторжения трансплантата. Постнатальные СК можно разделить на три группы – гемопоэтические СК (ГСК), мультипотентные мезенхимальные стромальные клетки (ММСК) костного мозга, и тканеспецифические прогениторные клетки (Kim et al., 2012).
Гемопоэтические стволовые клетки (ГСК) — мультипотентные клетки, дающие начало всем клеткам крови. Основным источником ГСК является костный мозг, который содержит три субпопуляции ГСК – лимфоидно-ориентированную, миелоидно-ориентированную и сбалансированную. ГСК могут быть получены непосредственно из периферической крови, после предварительной обработки цитокинами, включая гранулоцитарный колониестимулирующий фактор, способствующий выходу СК из костного мозга. ГСК успешно используются в медицине уже более 60 лет. Первоначально их применяли в онкологии для подавления гнойно-септических осложнений и ремоделирования кроветворной системы после высокодозной химиотерапии. Несколько позднее было предложено использовать ГСК для моделирования реакции «трансплантат – против опухоли». Сегодня ГСК основной инструмент регенеративной медицины. Выраженная способность направленно мигрировать в зону повреждения позволяет отойти от традиционных приемов трансплантации ГСК в патологический очаг, где нарушены межклеточные взаимоотношения, а собственные клеточные элементы погибли или повреждены патологическим процессом. Направленно мигрируя в зону повреждения, ГСК взаимодействуют с поврежденными клетками, результатом чего становится запуск программ выживания, регенерации или апоптоза.
-
Могут ли стволовые клетки помочь при повреждениях и заболеваниях нервной ткани головного и спинного мозга?
Долгое время считалось, что регенерация, а значит, и восстановление в головном и спинном мозге физически не возможны, так как нервные клетки не восстанавливаются. Точка зрения всех современных нейронаук на то, что «регенерация головного и спинного мозга у человека и млекопитающих отсутствует и в принципе не возможна» берет свое начало со времен фундаментальных нейроисследований Лауреата Нобелевской премии по физиологии и медицине за 1906 год, испанского врача и гистолога, Сантья́го Рамо́н-и-Каха́ля (исп. Santiago Ramón y Cajal). Изучая нейрогенез в мозге человека и животных в конце 19 века, Рамон-и- Кахаль сформулировал свою нейронную теорию устройства мозга и доказал в эксперименте ряд постулатов: «нервные клетки не восстанавливаются» и «регенерация в мозге не возможна» по определению.
С этого времени и почти до конца 20 века ошибочные научные представления о нейрогенезе и регенерации в мозге, сформулированные авторитетнейшим нейроученым и одним из основоположников современной нейробиологии С. Рамоном-и Кахалем, были доминирующими в неврологии, нейрохирургии и психиатрии. Эти постулаты были канонизированы академическими учеными и «возведены на пьедестал» научной мысли как базовые каноны и догмы современных нейронаук. Всем последующим поколениям неврологов, нейрохирургов и нейроученых навязывалось стойкое убеждение о том, что регенерация мозга невозможна, так как невозможна регенерация во всех «стационарных» тканях и в первую очередь в тканях ЦНС.
С начала 21 века было доказано, что регенерация головного мозга (ГМ) или спинного мозга (СМ) у взрослого человека возможна, и нервные клетки способны восстанавливаться под воздействием СК, которые самостоятельно приходят в зону повреждения ГМ или СМ.
Способность СК самостоятельно достигать области ишемического или неопластического повреждения в мозге впервые продемонстрирована исследовательскими группами Сары Бенедетти и Карен Эбоди. Идентифицировано 79 химических соединений (цитокинов и хемоаттрактантов), описано более 20 типов молекулярно-биологических рецепторов, управляющих процессами направленной миграции различных типов СК в норме и при патологии (Franco et al., 2013). Центральная роль в этом вопросе отводится взаимодействию фактора стромальных клеток (SDF-1α) c рецептором CXCR4, обсуждается значение разных лиганд-рецепторных взаимодействий фактора СК (SCF) с рецептором c-Kit, фактора роста гепатоцитов (HGF) с рецептором c-Met, фактора роста эндотелия кровеносных сосудов (VEGF) с рецепторм VEGFR, белка хемоаттрактанта моноцитов (MCP-1) с рецептором CCR2, ядерного не гистонового белка амфотерина (HMGB1) с рецептором RAGE и еще множества других белок-белковых взаимодействий.
Повреждение вещества мозга рождает воспалительный ответ в виде рекрутирования в очаг нейтрофилов, моноцитов и макрофагов, а также секреции большого числа хемокинов, цитокинов и металлопротеаз. Высвобождаясь из области повреждения, HMGB1 взаимодействует с рецептором-RAGE клеточной поверхности СК, что усиливает продукцию фактора некроза опухолей (TNF), интерлейкинов IL1 и IL8, белка-хемоаттрактанта моноцитов (MCP-1), и самое важное, фактора стромальных клеток SDF-1α и других факторов рекрутирующих здоровые СК.
Таким образом, изучение молекулярно-биологических механизмов миграции и направленной навигации СК в патологический очаг различной этиологии и патогенеза позволяет несколько иначе взглянуть на процессы регенерации и саногенеза в мозге. Выраженная миграция СК к зоне ишемического, травматического и неопластического повреждения в мозге представляет собой многоуровневый регуляторный механизм поддержания тканевого равновесия. Именно с этой целью СК выходят из своих ниш и мигрируют в область повреждения, где модулируют процессы программной клеточной гибели, пролиферации или дифференцировки.
Описано несколько механизмов СК, обеспечивающих восстановления поврежденных нейронов:
- СК сливаются с поврежденной клеткой и весь генетический материал СК идет на реставрацию поврежденной нервной клетки;
- СК регулирует функциональное состояние нейрона, вырабатываемые ими биологически активными веществами и улучшают трофическую функцию поврежденной клетки и запускает процессы саморепарации и восстановления.
- СК замещает поврежденную нервную клетку, дифференцируется в нужном направлении и сама становится на место пострадавшей клетки.
-
Какая у вас доказанная эффективность терапии стволовыми клетками?
Наш 25-ти летний личный опыт оценки эффективности терапии СК нервных и онкологических болезней и 16-ти летний опыт применения ГСК и гемопоэтических КП для лечения травматической болезни головного и спинного мозга показал достаточно высокую эффективность клеточной терапии от 42 до 65%. Так, при боевой и минно-взрывной травме у более чем 350 пациентов эффективность клеточной терапии составляла 47-52%, эффективность лечения более 3500 спинальных пациентов и пациентов с тяжелыми травмами ГМ, получавших терапию в условиях в высокотехнологичных клиниках мирного времени, составляет около 60-60,5%. На эффективность лечения органических повреждений ГМ и СМ существенное значение оказывали своевременность первичной хирургической обработки повреждения мозга, уровень восстановления анатомической целостности позвоночника и черепа, а также степень восстановления ликвороциркуляции в центральной нервной системе. Эффективность терапии СК повышалась при добавлении к клеточному препарату экзосом, выделенных из тромбоцитов самого пациента, и специализированная программная реабилитация.
-
Какие осложнения бывают от введения стволовых клеток, и может ли развиться опухоль от их введения?
Поскольку любой медицины без осложнений не бывает, и даже любой банальный внутримышечный укол может привести к трагедии и серьезным осложнениям, утверждать о том, что осложнений от применения СК не бывает, является не правдой. В основном осложнения возникают при нарушении проведения технологии подготовки продукта в лаборатории или введения клеточного препарата врачом, а также в результате нарушения пациентом правил асептики, антисептики, режима дня и отдыха, лечебных рекомендаций и режима. Все осложнения способные возникнуть при проведении люмбальной пункции (головные боли, головокружения, ликворея, менингеальные явления раздражения оболочек мозга и т.д.) могут быть, но они очень легко контролируются при нахождении больного в стационаре и купировании у него явлений водного дисбаланса и ликвородинамических нарушений.
Что касается возможности возникновения опухоли, то она может развиться только при применении эмбриональных СК, полученные из бластоциты эмбриона человека, которые в России применять запрещено. Теоретически из взрослых СК опухоль может развиться, тогда если эти клетки получат целенаправленно 4 и более мутаций в результате генной инженерии, ионизирующего облучения, обработки канцерогенами, вирусной или бактериальной контаминация и тогда они станут ОСК.
Более того нами доказано, что 3 взрослые ГСК и ГКП способны блокировать деятельность опухолевой стволовой клетки такой опухоли как рак легких, рак груди, глиобластома, на чем собственно и основана наша терапия рака и других злокачественных новообразований. Наличие в применяемом нами лейкоконцентрате мобилизованных мононуклеаров - основных киллерных клеток системы врожденного иммунитета (более 17-20 % NK и NKT клеток, а также 10 % γδ Т клеток ) значительно увеличивает противоопухолевые свойства препарата.
-
Каким образом и зачем собираются стволовые клетки?
Наша команда последние 16 лет работает только с костно-мозговыми ГСК и гемопоэтическими КП, которые мы получаем путем эксфузии из косного мозга или путем стандартной процедуры лейкоцитофереза из периферической крови. Эксфузия костного мозга является серьезной хирургической операцией и выполняется под общей анестезией или наркозом типа спинальной анестезии. Путем прокола гребня подвздошной кости специальными иглами для эксфузии с помощью шприца извлекается костный мозг, который потом подвергается специализированной обработке и криоконсервации.
Другой метод получения биоматериала гораздо проще и легче переносится пациентами и донорами. Лейкоцитоферез периферической крови достаточно широко распространенная медицинская процедура, основанная на сепарации и выделении из крови лимфоцитов, при возвращении других компонентов крови (эритроцитов, тромбоцитов, гранулоцитов) обратно человеку. Технически процедура выглядит следующим образом: из вены одной руки кровь через двух просветный катетер забирается в специализированный аппарат для лейкоцитофереза, проходит через сепаратор и возвращается через ту же вену обратно. Путем достаточно сложных лабораторных процедур аппаратный сепарат крови очищается от других компонентов крови (эритроцитов, тромбоцитов, гранулоцитов) и криоконсервируется.
-
Можно ли стать донором стволовых клеток?
Как правило, у нас донором гемопоэтических стволовых клеток при лечении нервных болезней становятся сами пациенты, так как для лечения используются его собственные клетки, однако, например, для лечения больных с боковым амиотрофическим склерозом мы используем только клетки близких родственников, на что у нас есть веские аргументы.
Также при лечении злокачественных онкологических заболеваний мы используем собственные клетки, но временно изменяем в них экспрессию генов путем обработки их пертурбогенами (низкомолекулярными химическими соединениями) или экзосомами, содержащими эти пертурбогены. Также в лечении рака мы используем донорский материал, который подбираем молекулярно-биологическим путем в генетической лаборатории. Поэтому донором этого биоматериала стать можно, если вы обратитесь к нам в клинику.
-
Занимаетесь ли вы тканевой инженерией мозга?
Нами в течение 8 лет в условиях собственной клиники проведены 52 успешные операции по тканевой инженерии спинного мозга, все операции выполнены без осложнений, и они в 57% случаев показали свою эффективность в восстановлении нарушенных функций спинного мозга. Операции выполнялись путем имплантации больным запатентованной в России и США нейроэндопротезной системы, состоящей из биополимерного матрикса СфероГельТМ, разрешенного к клиническому применению в России, гемопоэтических предшественников, нейральных стволовых клеток и глиообонятельных клеток слизистой выстилки носа.
-
Давыдов Михаил Иванович
Актуальность разработки данного проекта для современной онкологии очень высока. Последние 100 лет нейроонкологи всего мира безуспешно пытались создать технологии эффективного уничтожения опухолевых клеток при злокачественных новообразованиях головного мозга самыми различными путями (нейрохирургией, химиотерапией, радиотерапией). На примере злокачественных глиальных и метастатических опухолей мозга наиболее четко видна не достаточная эффективность этих стратегий. Медиана выживаемости при глиобластоме головного мозга за последние 100 лет неизменна и составляет 12-15 месяцев, а при метастазах рака в мозг всего 6-8 месяцев.
Суть разработанной авторами технологии заключается в кардинальной смене существующей парадигмы лечения опухолей, которая всегда была направлена на полное излечение пациента путем уничтожения всех опухолевых клеток, которая столетиями существует в современной онкологии и создании новой парадигмы терапии опухолей направленной на перевод острого фатального злокачественного новообразования в хроническое и не смертельное заболевание путем мониторинга и контроля количества опухолевых клеток в организме пациента с использованием известных технологий (нейрохирургией, химиотерапией, радиотерапией, иммунотерапией) и инновационной персонифицированной терапией собственными стволовыми клетками пациента с модифицированным протеомом.
Разработка данной технологии стала возможной потому, что областью научных интересов команды специалистов данного исследовательского проекта является изучение возможности применения взрослых стволовых клеток (СК) в нейроонкологии, а также разработка и создание протеом-основанных персонифицированных противоопухолевых клеточных препаратов (ППОКП) и систем с заданными свойствами, для использования в комплексном лечении глиальных опухолей головного мозга и метастазов в головной мозг (ГМ) рака молочной железы (РГ) и рака легких (РЛ). В течение 7 лет разработчики изучали клеточные и молекулярные механизмы миграции, хоуминга, клеточной адгезии и патотропизма взрослых СК к опухолевым клеткам (OK) in vitro и in vivo. Они провели сравнительное протеомное картирование белков (ПКБ) и полнотранскриптомное профилирование экспрессии генов (ПТПЭГ) нейральных СК (CD 133+), выделенных из обонятельной выстилки носа онкологического пациента, мобилизованных аутологичных гемопоэтических (CD34+) СК и раковых (CD 133+) СК (РСК), выделенных из глиальных опухолей ГМ ( глиобластом линии U87 и линии U251) человека и животных (глиома линии С6 крыс), а также биоинформационную обработку и математическое моделирование полученных результатов. Результаты экспериментальной научно-исследовательской работы показали глобальные структурные протеомные и транскриптомные отличия изученных взрослых СК между собой. Установлен ряд фундаментальных научных фактов, которые позволили разработать новаторскую платформу персонифицированного циторегуляторного воздействия на репродуктивные и пролиферативные функции РСК опухоли заданными секретомами аутологичных СК с модифицированным ПТПЭГ.
- Разработчики новой технологии доказали в эксперименте, что СК пациента «всегда» придут в опухоль в ГМ, найдут ОК и РСК, прилипнут к ним и будут оказывать на них слабое регуляторное воздействие по механизму by-stander effect.
- Низкая эффективность противоопухолевого регуляторного и контролирующего воздействия СК на ОК и РСК обусловлена системными механизмам видообразования в канцерогенезе, которые могут быть преодолены путем заданной модификации эффекторных свойств этих СК, основанной на результатах ПКБ и ПТПЭГ.
- Показано, что в протеоме РСК можно картировать определенное (от 30 до 60%) количество видоспецифичных белков, биоинформационный анализ которых позволяет выявить в РСК внутриклеточные пути сигнальной трансдукции (ВКПСТ), не пострадавшие в результате канцерогенной неопластической трансформации и доступные для таргетного регуляторного воздействия.
- Управление и контроль за пролиферативными и репродуктивными функциями РСК опухоли можно реализовать путем воздействиям на известные мембранные белки-мишени этих ВКПСТ в РСК.
- Существующие базы данных белок-белковых взаимодействий позволяют определить основные белки-лиганды, которые при взаимодействии с мембранными белками -мишенями этих ВКПСТ способны активировать их в РСК и управлять эффекторными функциями РСК.
- Применение способов химической индукции позволяет модифицировать транскриптомные профили СК пациента в заданном направлении без генно-инженерных манипуляций и создать клеточный препарат из собственных СК, секретирующих требуемые регуляторные белки-лиганды.
- Разработано специальное программное обеспечение для ПЭВМ для поиска в базах данных транскриптомов компании Affymetrix (UK) пертурбогенов (химических веществ и микроРНК), способных изменить ПТПЭГ СК в заданном направлении и определить условия и время, необходимое для требуемой модификации ПТПЭГ СК пациента.
В эксперименте на моделях опухоли мозга у крыс была показана эффективность предложенной циторегуляторной терапии клеточными системами с модифицированным ПТПЭГ в подавлении репродуктивных и пролиферативных свойств ОК и РСК опухоли мозга. Показана роль и место предложенного нового «циторегуляторного» метода противоопухолевого лечения в комплексной конвенциональной (циторедуктивной, цитотоксической, цитотоксической) и иммунной терапии опухолей мозга. В настоящее время данная технология запатентована в РФ (патент на изобретение РФ №2535972 от 2014 г.), получены разрешения Ученых Советов и Этических комитетов Российского онкологического научного центра РАН и Федерального медико-биологического агентства России на проведение клинических испытаний. Проект зарегистрирован на www.clinicaltrail.gov ( NCT01782287 for Proteome-based Immunotherapy of Lung Cancer Brain Metastaseshttp://clinicaltrials.gov/ct2/show/NCT01782287?tenn=NCT01782287&rank=l.NCT017 82274 for Proteome - based Immunotherapy of Brain Metastases from Breast Cancer http://clinicaltrials.gov/ct2/results7term =NCT01782274+&Search=Search NCTO1759810 for Proteome-based Personalized Immunotherapy of Glioblastoma,
Михаил Иванович Давыдов — советский и российский учёный, хирург-онколог, профессор, директор Российского онкологического научного центра им. Н. Н. Блохина, академик и президент Российской академии медицинских наук, академик РАН.
Размещение пациентов
-
 Ресепшен отделения реабилитации
Ресепшен отделения реабилитации -
 Общий вид отделения неврологии
Общий вид отделения неврологии -
 Палата повышенной комфортности
Палата повышенной комфортности -
 Блок интенсивной терапии отделения реанимации
Блок интенсивной терапии отделения реанимации -
 Холл отделения неврологии
Холл отделения неврологии -
 Палата интенсивной терапии нейрореанимации
Палата интенсивной терапии нейрореанимации
-
 Холл отделения иммунологии
Холл отделения иммунологии -
 Тренажерный зал отделения реабилитации
Тренажерный зал отделения реабилитации -
 Общий холл центра
Общий холл центра -
 Блок интенсивной терапии отделения реанимации
Блок интенсивной терапии отделения реанимации -
 Тренажерный зал центра
Тренажерный зал центра -
 Холл отделения иммунологии
Холл отделения иммунологии
Оборудование для клеточных технологий
-

Криобанк для хранения
клеточного биоматериала. -

Криобанк для хранения
клеточного биоматериала. -

Криобанк для хранения
клеточного биоматериала. -

Криобанк для хранения
клеточного биоматериала. -

Криобанк для хранения
клеточного биоматериала. -

Криобанк для хранения
клеточного биоматериала.
-

Сосуд с жидким азотом для хранения клеточных линий.
-

Хранилище для жидкого азота.
-

Сосуд с жидким азотом для хранения клеточных линий.
-

Лаборатория для анализа клеточных культур.
-

Хранилище для жидкого азота.
-

Сосуд с жидким азотом для хранения клеточных линий.
Уважаемые дамы и господа!
Уважаемые пациенты и их родственники!
-

«Постгеномная медицина» это не рекламный слоган наших будущих достижений и побед, а это «повседневная жизнь» и «настоящее» нашего инновационного Центра. Мы первыми в стране и мире предложили и запатентовали способы ранней молекулярной постгеномной диагностики целого ряда фатальных болезней цивилизации по антигенам мембранной поверхности собственной стволовой клетки человека.
Мы гарантируем безопасность использования нашей постгеномной клеточной терапии, основанной на клеточных препаратах, содержащих неманипулиро-ванные стволовые клетки с заданными свойствами и клетки-предшественники, обладающие мощными свойствами и возможностями для регенерации поврежденных органов и тканей. Запатентованные нами впервые в мире молекулярнонацеленные (таргетные) противоопухолевыми протеом-основанные клеточные системы с модифицированным транскриптомом, но не измененным геномом, сегодня широко применяются нами при раке и других онкологических заболеваниях. Их эффект связан с воздействие на сигнальные пути в патологической клетке и в том числе опухолевой стволовой клетке, а риски их неблагоприятного эффекта уже самой нозологией сведены к нулю.
При фатальных нейрорегенеративных заболеваниях мы стали активно использовать авторские запатентованные технологии трансфузий транскриптомом-модифицированных клеток- предшественников с коммитированным профилем экспрессии генов. Эти инновации 21 века уже в клинике!
Надеемся, что Вам будет интересно ознакомится с содержанием этого информационного портала!
С уважением профессор д.м.н.
Андрей С. Брюховецкий -

Отзыв на проект «Протеом-основанная персонифицированная противоопухолевая клеточная терапия»
Актуальность разработки данного проекта для современной онкологии очень высока. Последние 100 лет нейроонкологи всего мира безуспешно пытались создать технологии эффективного уничтожения опухолевых клеток при злокачественных новообразованиях головного мозга самыми различными путями (нейрохирургией, химиотерапией, радиотерапией). На примере злокачественных глиальных и метастатических опухолей мозга наиболее четко видна не достаточная эффективность этих стратегий. Медиана выживаемости при глиобластоме головного мозга за последние 100 лет неизменна и составляет 12-15 месяцев, а при метастазах рака в мозг всего 6-8 месяцев.
Суть разработанной авторами технологии заключается в кардинальной смене существующей парадигмы лечения опухолей, которая всегда была направлена на полное излечение пациента путем уничтожения всех опухолевых клеток, которая столетиями существует в современной онкологии и создании новой парадигмы терапии опухолей направленной на перевод острого фатального злокачественного новообразования в хроническое и не смертельное заболевание путем мониторинга и контроля количества опухолевых клеток в организме пациента с использованием известных технологий (нейрохирургией, химиотерапией, радиотерапией, иммунотерапией) и инновационной персонифицированной терапией собственными стволовыми клетками пациента с модифицированным протеомом.
Разработка данной технологии стала возможной потому, что областью научных интересов команды специалистов данного исследовательского проекта является изучение возможности применения взрослых стволовых клеток (СК) в нейроонкологии, а также разработка и создание протеом-основанных персонифицированных противоопухолевых клеточных препаратов (ППОКП) и систем с заданными свойствами, для использования в комплексном лечении глиальных опухолей головного мозга и метастазов в головной мозг (ГМ) рака молочной железы (РГ) и рака легких (РЛ). В течение 7 лет разработчики изучали клеточные и молекулярные механизмы миграции, хоуминга, клеточной адгезии и патотропизма взрослых СК к опухолевым клеткам (OK) in vitro и in vivo. Они провели сравнительное протеомное картирование белков (ПКБ) и полнотранскриптомное профилирование экспрессии генов (ПТПЭГ) нейральных СК (CD 133+), выделенных из обонятельной выстилки носа онкологического пациента, мобилизованных аутологичных гемопоэтических (CD34+) СК и раковых (CD 133+) СК (РСК), выделенных из глиальных опухолей ГМ ( глиобластом линии U87 и линии U251) человека и животных (глиома линии С6 крыс), а также биоинформационную обработку и математическое моделирование полученных результатов. Результаты экспериментальной научно-исследовательской работы показали глобальные структурные протеомные и транскриптомные отличия изученных взрослых СК между собой. Установлен ряд фундаментальных научных фактов, которые позволили разработать новаторскую платформу персонифицированного циторегуляторного воздействия на репродуктивные и пролиферативные функции РСК опухоли заданными секретомами аутологичных СК с модифицированным ПТПЭГ.
- Разработчики новой технологии доказали в эксперименте, что СК пациента «всегда» придут в опухоль в ГМ, найдут ОК и РСК, прилипнут к ним и будут оказывать на них слабое регуляторное воздействие по механизму by-stander effect.
- Низкая эффективность противоопухолевого регуляторного и контролирующего воздействия СК на ОК и РСК обусловлена системными механизмам видообразования в канцерогенезе, которые могут быть преодолены путем заданной модификации эффекторных свойств этих СК, основанной на результатах ПКБ и ПТПЭГ.
- Показано, что в протеоме РСК можно картировать определенное (от 30 до 60%) количество видоспецифичных белков, биоинформационный анализ которых позволяет выявить в РСК внутриклеточные пути сигнальной трансдукции (ВКПСТ), не пострадавшие в результате канцерогенной неопластической трансформации и доступные для таргетного регуляторного воздействия.
- Управление и контроль за пролиферативными и репродуктивными функциями РСК опухоли можно реализовать путем воздействиям на известные мембранные белки-мишени этих ВКПСТ в РСК.
- Существующие базы данных белок-белковых взаимодействий позволяют определить основные белки-лиганды, которые при взаимодействии с мембранными белками -мишенями этих ВКПСТ способны активировать их в РСК и управлять эффекторными функциями РСК.
- Применение способов химической индукции позволяет модифицировать транскриптомные профили СК пациента в заданном направлении без генно-инженерных манипуляций и создать клеточный препарат из собственных СК, секретирующих требуемые регуляторные белки-лиганды.
- Разработано специальное программное обеспечение для ПЭВМ для поиска в базах данных транскриптомов компании Affymetrix (UK) пертурбогенов (химических веществ и микроРНК), способных изменить ПТПЭГ СК в заданном направлении и определить условия и время, необходимое для требуемой модификации ПТПЭГ СК пациента.
В эксперименте на моделях опухоли мозга у крыс была показана эффективность предложенной циторегуляторной терапии клеточными системами с модифицированным ПТПЭГ в подавлении репродуктивных и пролиферативных свойств ОК и РСК опухоли мозга. Показана роль и место предложенного нового «циторегуляторного» метода противоопухолевого лечения в комплексной конвенциональной (циторедуктивной, цитотоксической, цитостатической) и иммунной терапии опухолей мозга. В настоящее время данная технология запатентована в РФ (патент на изобретение РФ №2535972 от 2014 г.), получены разрешения Ученых Советов и Этических комитетов Российского онкологического научного центра РАН и Федерального медико-биологического агентства России на проведение клинических испытаний. Проект зарегистрирован на www.clinicaltrail.gov (NCT01782287 протеом-основанная иммунотерапия метастазов в головной мозг рака легкогоhttp://clinicaltrials.gov/ct2/show/NCT01782287?tenn=NCT01782287&rank=l . NCT01782274 протеом-основанная иммунотерапия метастазов в головной мозг рака молочной железы http://clinicaltrials.gov/ct2/results7term =NCT01782274+&Search=Search NCT01759810 протеом-основанная иммунотерапия глиобластомы
Михаил Иванович Давыдов — советский и российский учёный, хирург-онколог, профессор, директор Российского онкологического научного центра им. Н. Н. Блохина, академик и президент Российской академии медицинских наук, академик РАН.
Лицензии, Патенты и Сертификаты
научно - исследовательского центра стволовых клеток и регенеративной медицины

Россия, Москва, ул. Маршала Тимошенко, 7 стр 1